Что значит фертильность у мужчин и женщин и можно ли ее повысить?
Фертильность — это понятие, обозначающее способность давать потомство. Чаще всего этот термин упоминают, говоря о женских репродуктивных возможностях. Однако он не менее важен для мужчин: примерно половина случаев бесплодия связана с проблемами репродуктивного здоровья у них[1]. В статье мы расскажем, чем различается мужская и женская фертильность, как повысить шансы на беременность и можно ли забеременеть после 40 лет.
Содержание статьи:
- От чего зависит женская фертильность
- Как определить уровень фертильности у женщин?
- Факторы, влияющие на мужскую фертильность
- Оценка мужской фертильности
- Можно ли повысить фертильность у женщин и мужчин?
- Беременность после 40: миф или реальность?
- Частые вопросы о мужской и женской фертильности
- Источники информации
Что такое фертильность?
Термин «фертильность» имеет латинское происхождение: fertilis означает «плодовитый, плодородный»[2]. Это понятие прямо противоположно термину «бесплодие». В силу физиологических особенностей мужская и женская фертильность различаются.
Применительно к мужчине это способность производить здоровую сперму и оплодотворить партнершу. Женская фертильность включает в себя не только возможность зачать, но также выносить и родить ребенка. В обоих случаях речь идет о людях репродуктивного возраста, который имеет границы. Женская фертильность наступает с установлением регулярного менструального цикла и заканчивается с наступлением климакса — в среднем от 15 до 49 лет. Несмотря на столь широкие границы, лучшим периодом для беременности с медицинской и биологической точки зрения считают возраст от 20 до 35 лет. Пик фертильности приходится на 22–29 лет[3]. У женщин старше 35 лет фертильность снижается на 50%, а после 40 лет не превышает 5%[4].
Говорить о мужской фертильности можно с момента выработки живых и активных сперматозоидов, которые способны оплодотворить яйцеклетку. Мужчины теоретически могут сохранить репродуктивную функцию до конца жизни, если общее состояние здоровья и внешние факторы не окажут негативного влияния на способность к оплодотворению[5].
От чего зависит женская фертильность?
Женская фертильность определяется физиологией. Для наступления беременности у женщины должен быть регулярный цикл, проходимые маточные трубы, эндометрий достаточной толщины для имплантации эмбриона, здоровые репродуктивные органы.
В течение жизни показатель фертильности постоянно изменяется. Причинами его снижения могут стать:
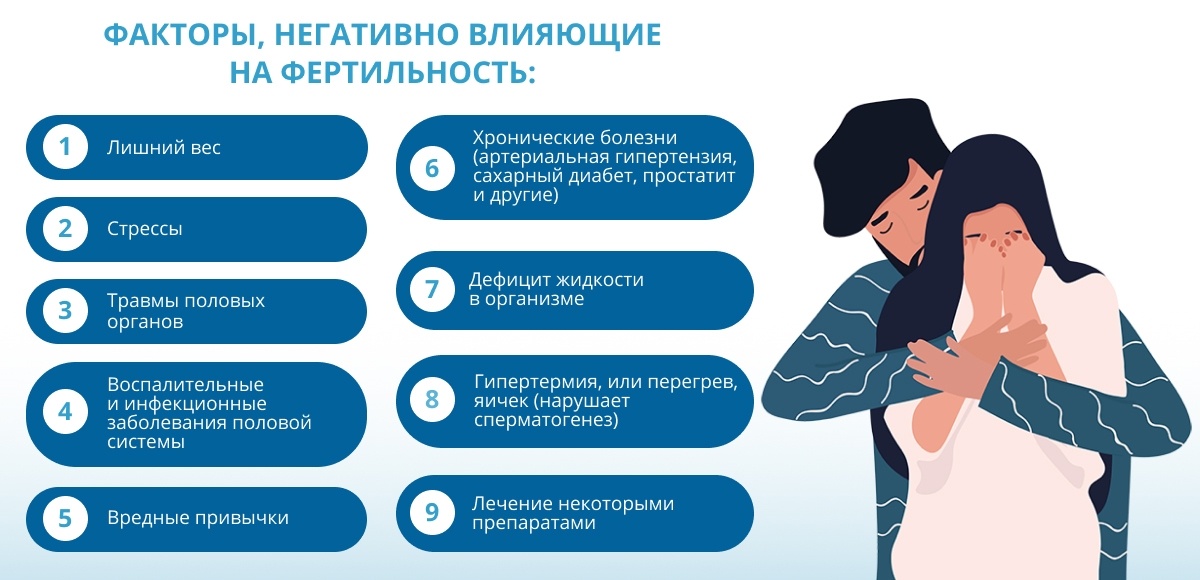
- Возраст. Это самый весомый фактор: чем старше женщина, тем ниже овариальный резерв и выше риск хромосомных аномалий.
- Гинекологические патологии: эндометриоз, миомы, полипы, непроходимость маточных труб, последствия внутриматочных вмешательств.
- Эндокринные и системные заболевания: гипер- или гипофункция щитовидной железы, сахарный диабет, провоцирующие неправильную выработку гормонов.
- Лишний вес, который может вызвать гормональный дисбаланс[6].
- Стрессы.
- Нарушения иммунной системы, способствующие отторжению сперматозоидов[7].
Проблемы с зачатием редко бывают следствием одной причины, поэтому для их выявления требуется комплексное обследование. Последующее лечение должно сопровождаться изменением образа жизни.
Как определить уровень фертильности у женщин?
Фертильность у женщины включает три составляющих: способность зачать ребенка, выносить и родить. Отсюда деление на уровни: высокий, нормальный и низкий.
- О низкой фертильности говорят, когда из трех слагаемых беременности у женщины получается только одно — зачать ребенка.
- Нормальным уровнем фертильности считается ситуация, когда женщина способна забеременеть без медицинского вмешательства, выносить без гормональной стимуляции и родить ребенка.
- Высокий уровень фертильности указывает на способность беременеть и рожать несколько раз подряд с минимальным перерывом. Беременность у женщины с таким уровнем может наступить, например, во время менструации или в период кормления грудью.
Для исследования фертильности применяют клинические и домашние тесты.
Клинические тесты для определения фертильности
В клинике на пятый или шестой день цикла делают УЗИ яичников. Врач оценивает их размер, определяет число растущих фолликулов и отношение гормональной и соединительной ткани. По результатам такого обследования гинеколог составляет для женщины прогноз фертильности со своими рекомендациями.
Определить фертильность помогает анализ крови на гормоны: лабораторным путем определяют концентрацию фолликулостимулирующего (ФСГ), лютеинизирующего (ЛГ) и антимюллерова (АМГ) гормонов. Важно соотношение показателей. Так, уровень ФСГ не должен быть выше ЛГ, в противном случае речь может идти об истощении яичников. Уровень АМГ в крови отражает число фолликулов в яичниках женщины, способных к репродукции и обеспечивающих ежемесячную овуляцию. Если уровень АМГ низкий, в яичниках мало фолликулов.
Как определить уровень фертильности у женщины самостоятельно?
В домашних условиях женщина может определить, происходит ли овуляция, с помощью специальных тестов. Принцип их проведения аналогичен тесту на беременность. Тест следует опустить в мочу и подождать, пока появятся две полоски: результативная и контрольная. Если первая окрашена ярче второй — у женщины благоприятный период для зачатия. Бледная первая полоска говорит о том, что в этом цикле овуляция не произойдет.
На заметку
Неблагоприятные результаты теста дают лишь предварительные прогнозы и указывают на необходимость обратиться к гинекологу-эндокринологу. Он назначит лечение, направленное на увеличение фертильности.
Факторы, влияющие на мужскую фертильность
Мужская фертильность указывает на способность сперматозоидов мужчины оплодотворить женскую яйцеклетку. Она появляется примерно с 15 лет, пик приходится на 20–50 лет. С годами фертильность снижается, у мужчины уменьшается количество тестостерона, что негативно отражается на составе спермы. Кроме того, ухудшается потенция. Эти процессы постепенно создают трудности с зачатием, хотя мужчина может оставаться фертильным до 80 лет и даже дольше. Во многом это зависит от общего состояния здоровья и образа жизни.
Ученые отмечают, что уровень мужской фертильности во всем мире снижается: за последние полвека концентрация и количество сперматозоидов у мужчин сократились почти вдвое, особенно активно это происходило после 2000 года[8]. Врачи стали чаще диагностировать мужское бесплодие. Ключевыми причинами этого становятся факторы образа жизни и урологические заболевания.
Влияние образа жизни на фертильность
Неправильное питание, курение, злоупотребление алкоголем, хронический стресс и нарушение режима труда и отдыха напрямую влияют на качество спермы. Эти факторы способны вызывать гормональный дисбаланс, снижать количество и подвижность сперматозоидов.
Роль урологических заболеваний на мужскую фертильность
Значимая группа причин мужского бесплодия — болезни мочеполовой системы. Одно из самых распространенных урологических заболеваний, влияющих на фертильность, — простатит[9]. Предстательная железа отвечает за выработку секрета, который составляет до 30% объема эякулята и обеспечивает жизнеспособность и подвижность сперматозоидов[10]. При простатите изменяется состав простатического секрета, что ухудшает качество половых клеток. Мужчине, планирующему зачатие ребенка, важно вовремя диагностировать это заболевание и пройти лечение.
Еще одна частая причина мужского бесплодия — варикозное расширение вен в мошонке, или варикоцеле. Нарушение оттока крови приводит к повышению температуры в яичках и повреждению сперматозоидов.
Оценка мужской фертильности
Определить способность мужчины к зачатию помогают лабораторные исследования, прежде всего спермограмма. Она направлена на изучение количества и качества сперматозоидов. Андролог оценивает результат по совокупности параметров в соответствии с критериями ВОЗ[11]. Ключевые из них:
Общее количество прогрессивно-подвижных сперматозоидов
В ходе исследования подсчитывают сперматозоиды группы А и В, которые активно двигаются по прямой. Таких в эякуляте должно быть не меньше 32%.
Морфология сперматозоида
Этот показатель учитывает размер, форму и структуру половых клеток. Для оценки морфологии сперматозоидов применяют строгие критерии Крюгера. По результатам исследования определяют процентное содержание сперматозоидов с нормальным строением — согласно критериям ВОЗ, их должно быть не меньше 4%. Данные такой оценки лежат в основе индекса тератозооспермии, который показывает степень и тяжесть дефектов половых клеток. Если индекс общего количества аномалий превышает 1,6, речь идет о снижении фертильности у мужчины, даже если содержание сперматозоидов с нормальным строением в пределах нормы.
В совокупности с подвижностью и жизнеспособностью сперматозоидов морфология отражает индекс здоровья половых клеток.
MAR-тест
Как правило, расширенная спермограмма включает в себя MAR-тест, который позволяет ответить на вопрос: не атакует ли иммунная система мужчины его собственные сперматозоиды. Такое исследование особенно необходимо, если есть отклонения от нормы — тест поможет понять, почему половые клетки плохо двигаются или склеиваются.
При углубленном анализе также проводят тест на фрагментацию ДНК, который дает представление о качестве генетического материала.
Негативные результаты спермограммы не указывают на полную неспособность мужчины стать отцом. Они, скорее, обозначают снижение такой возможности.
Можно ли повысить фертильность у женщин и мужчин?
Есть способы, позволяющие повысить способность человека к зачатию ребенка. Фертильность, будучи важным свойством организма, чутко реагирует на любые изменения. Ее можно считать обобщенным показателем того, что происходит со здоровьем человека.
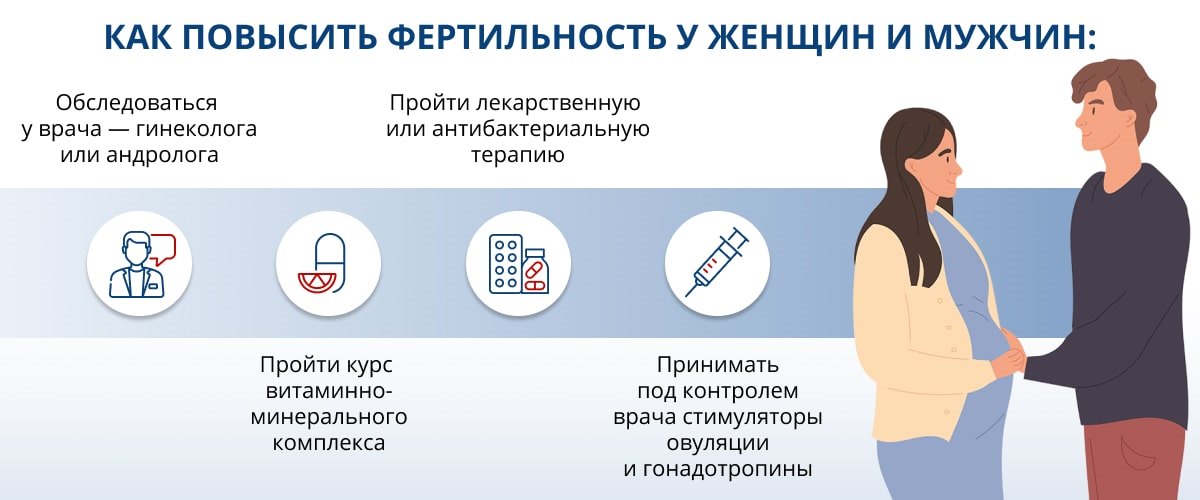
Первым шагом на пути к повышению фертильности должна стать консультация врача. Гинеколог или андролог назначит обследование, а по его результатам — лечение выявленных проблем. Часто после терапии наступает беременность.
В аптеках можно найти витаминно-минеральные комплексы и биологически активные добавки для повышения фертильности. В более серьезных случаях могут быть назначены специализированные препараты. Например, женщинам — стимуляторы овуляции и гонадотропины. Принимать их можно только под контролем врача.
Иногда для восстановления фертильности приходится прибегать к малоинвазивным операциям: такое решение принимают при полипах, миомах, эндометриозе у женщин, при варикоцеле у мужчин.
Если причиной низкой фертильности являются заболевания мочеполовой системы, проводится соответствующая лекарственная терапия. При простатите это прежде всего противовоспалительные средства, свечи, при наличии инфекции — антибиотики.
Можно ли повысить фертильность натуральными средствами?
Если проблемы с зачатием связаны с хроническим простатитом или застойными явлениями в малом тазу, повысить мужскую фертильность помогает экстракт простаты. Как показали исследования (исследование пептидного биорегулятора «Простатилен» среди молодых бесплодных пар[12]. — Прим. ред.), включение в терапию воспаления предстательной железы экстракта простаты улучшает показатели спермограммы. У мужчин, принимавших участие в исследовании, концентрация сперматозоидов увеличилась с 28% до 45%, а доля морфологически нормальных форм — на 31–37%. У всех пациентов повысилась подвижность сперматозоидов. Кроме того, наблюдалось значимое увеличение количества тестостерона, особенно его свободной фракции.
Что такое окно фертильности и как оно влияет на вероятность зачатия?
Высокий уровень фертильности у обоих партнеров может не привести к зачатию с первого и даже со второго раза. Важно учитывать такое понятие, как «окно фертильности». Этим термином называют наиболее благоприятный для зачатия период. Он длится примерно шесть дней: пять дней до начала овуляции и день ее наступления. В это время вероятность забеременеть максимально высока.
Обычно месячный цикл составляет 28 дней, овуляция приходится на его середину. Эти цифры усредненные, часто случаются отклонения, поэтому окно фертильности женщина должна определять самостоятельно.
Методы определения окна фертильности
Женщина может определить период, когда возможность забеременеть высока, с помощью расчетов, измерений или теста.
Календарный метод
Суть метода в том, чтобы регулярно отмечать начало и конец менструации в календаре, определять продолжительность цикла, высчитывать его середину и дни фертильности. Вести такие наблюдения придется не менее полугода. Точность метода не слишком высока — используя календарный метод в качестве контрацепции, женщины беременеют в 24% случаев[13].
Температурный метод
Перед овуляцией базальная температура увеличивается на 0,2–0,6º С. Чтобы не пропустить благоприятные дни, женщине необходимо измерять температуру каждое утро сразу после пробуждения. Результаты измерений записывают, а затем рисуют график колебаний. Спустя несколько месяцев тенденция будет очевидна.
Тест на овуляцию
Уже упоминавшийся нами тест — это самый эффективный метод узнать о наступившей овуляции. Точность метода составляет 80–95% в зависимости от используемого типа теста и правильности применения. Нужно учитывать, что тест фиксирует не собственно овуляцию, а всплеск лютеинизирующего гормона — он происходит примерно за сутки до разрыва фолликула.
Полезно знать
Тест на овуляцию нужно делать в правильное время — с 12 до 20 часов. Это важно, поскольку лютеинизирующий гормон синтезируется утром: во второй половине дня его содержание становится достаточным для обнаружения в моче. Поэтому первая порция утренней мочи обычно неинформативна.
Некоторым женщинам удается определить благоприятные для зачатия дни по характеру выделений: с приближением овуляции они становятся клейкими и напоминают белок сырого яйца. Другие отмечают ноющие боли в животе, спазмы, рост чувствительности груди и усиление полового влечения. Точность этих признаков крайне невысока.
Беременность после 40: миф или реальность?
Ученые подсчитали: вероятность забеременеть с первого раза у здоровой женщины в возрасте до 35 лет составляет 20–25%. После 35 лет эта возможность начинает уменьшаться, после 40 — составляет лишь 5%[14]. Тем, кто по разным причинам не уложился в отведенный природой срок, на помощь приходят вспомогательные репродуктивные технологии: гормональная стимуляция овуляции, криозаморозка собственных яйцеклеток в благоприятном фертильном возрасте, ЭКО, суррогатное материнство. Эти методы позволяют женщинам родить детей даже в период климакса.
Сегодня во всем мире наблюдается тенденция к поздним родам. В России доля первых родов у женщин после 35 лет превышает 9%, в США — 12%[15]. Причины этого в большинстве своем социальные: женщины хотят сделать карьеру, укрепить финансовое положение и только потом — становиться мамами. В оценке плюсов и минусов позднего материнства ученые расходятся во мнении. Большинство специалистов утверждают, что детей нужно рожать до 30 лет. Чем старше женщина, тем больше у нее хронических заболеваний, которые осложняют течение беременности. Резкий гормональный всплеск может пробудить те проблемы, которые пребывали в ремиссии. У пациенток зрелого возраста высок риск выкидыша, развития гестационного диабета, позднего токсикоза, у плода возможны генетические отклонения и задержка в развитии.
Согласно другой точке зрения, поздняя беременность омолаживает организм: у женщины активизируется работа щитовидной железы и яичников, улучшается состояние кожи и волос, мама чувствует в себе новые силы. Ее успешное к этому времени финансовое и социальное положение позволяет не испытывать страхов, а в полной мере наслаждаться материнством. Что касается здоровья малыша, то благодаря современной диагностике возможно выявить хромосомные отклонения и патологии на ранней внутриутробной стадии, а посредством новейших медицинских технологий можно свести угрозы к минимуму.
Цифры и факты
Исследователи из Калифорнийского университета в Сан-Диего пришли к выводу, что женщины, родившие первенца после 25 лет, чаще доживают до старости, чем те, кто рано обрел счастье материнства[16]. Данные получены в ходе эксперимента, в котором участвовали 20 тысяч женщин.
Частые вопросы о мужской и женской фертильности
Ответы подготовлены при участии специалистов группы препарата «Простатилен» МБНПК «Цитомед».
Если пара не забеременела в первые месяцы брака, она бесплодна?
Совершенно нормально, если беременность не наступает в первые месяцы планирования — такое бывает у здоровых супругов. О бесплодии можно говорить при отсутствии беременности в течение года. К репродуктологу или гинекологу следует обратиться раньше, если женщине больше 35 лет, у нее нерегулярный менструальный цикл, есть заболевания репродуктивной системы, в прошлом были неудачные беременности. В этом случае не стоит ждать дольше шести месяцев. Обследование должны пройти оба супруга.
В каком возрасте женщине лучше всего планировать беременность?
Пока у женщины сохраняется овуляция, она может зачать ребенка в любом возрасте, однако слишком ранняя или поздняя беременность связана с риском. Пик женской фертильности приходится на 22–26 лет. С биологической точки зрения лучший период для зачатия и вынашивания ребенка — возраст с 20 до 30 лет. В это время в организме женщины максимальный запас яйцеклеток, у нее здоровый генетический материал — это снижает риск осложнений беременности и развития аномалий у плода.
Влияет ли стресс на фертильность?
Да, между психологическим состоянием и способностью к зачатию есть связь. Доказано, что при стрессе нарушается гормональный баланс. В частности, у женщины в таком состоянии возрастает уровень кортизола, который подавляет выработку важных для репродуктивного здоровья гормонов. Итогом этого становятся нерегулярные циклы, подавление овуляции, снижение качества яйцеклеток. Влияние стресса на мужчин не менее серьезно: он напрямую воздействует на репродуктивную систему по нескольким направлениям: гормональный дисбаланс, снижение качества спермы, нарушение половой функции. [17].
Почему парам, планирующим завести ребенка, предлагают перейти на здоровый образ жизни задолго до зачатия — как минимум за 2-3 месяца?
Процесс образования и созревания сперматозоидов занимает примерно 2,5 месяца. У женщин за это время успевает пройти несколько менструальных циклов. Если пара хочет иметь здорового ребенка, супругам нужно восполнить запасы микроэлементов и снизить влияние никотина, алкоголя и кофеина на формирующиеся мужские и женские половые клетки. Это повышает подвижность сперматозоидов и вероятность имплантации эмбриона. Предварительное обследование обоих партнеров позволяет сразу приступить к лечению. У мужчин хронические инфекции или воспаление предстательной железы долго могут протекать бессимптомно, при этом негативно влиять на качество эякулята. Спермограмма помогает вовремя обнаружить нарушения и назначить лечение: препараты экстракта простаты (например, «Простатилен» или его аналоги), антибиотики при наличии инфекции, альфа-адреноблокаторы. Для женщин важно проверить гормональный фон, проходимость маточных труб и исключить ИПП.
Фертильность всегда постоянна?
Это не так: фертильность меняется как у женщины, так и у мужчины. С возрастом наша способность к продолжению рода снижается. При рождении у девочки насчитывается 1–2 млн яйцеклеток — этот овариальный резерв она расходует в течение всей жизни. К моменту полового созревания в ее организме уже порядка 300 000–500 000 яйцеклеток, а к моменту наступления менопаузы их остается меньше 1000[18]. У мужчин, которые могут зачать ребенка и в более старшем возрасте, показатели спермограммы тоже ухудшаются после 40 лет. На снижение фертильности влияют вредные привычки, стресс, заболевания, неправильное питание и образ жизни.
Можно ли забеременеть в любой день цикла?
Нет, беременность наступает, если произошла овуляция. Вероятность зачатия максимальна в так называемое окно фертильности — примерно пять дней до овуляции и в день овуляции. Несмотря на то что яйцеклетка способна к оплодотворению не больше суток после выхода из яичника, сперматозоиды могут сохранять жизнеспособность в половых путях женщины до пяти дней[19]. Если созревшая яйцеклетка встречается с мужскими половыми клетками, наступает беременность. Некоторые исследования показывают, что период фертильного окна может варьироваться более широко[20].
Как понять, что у женщины снизилась фертильность?
Один из самых заметных признаков снижения женской фертильности — изменение менструального цикла. Он может стать нерегулярным, кровотечения — болезненными, более скудными или, наоборот, обильными. О снизившейся фертильности говорит и отсутствие беременности при регулярной половой жизни.
Влияют ли частые половые акты на качество спермы?
Качество сперматозоидов не страдает при ежедневных половых актах. При частой эякуляции снижается объем и концентрация половых клеток, но оставшегося количества сперматозоидов достаточно для зачатия. Их подвижность и строение остаются неизменными. Гораздо хуже для зачатия длительное воздержание — в этом случае в эякуляте повышается доля сперматозоидов с поврежденной ДНК. Оптимальная частота половых актов для зачатия — 2-3 раза в неделю.
Как сохранить фертильность максимально долго?
Для сохранения фертильности нужно убрать из своей жизни все, что может ухудшить работу яичников и качество сперматозоидов. Избегать стресса, правильно питаться, минимизировать алкоголь, добавить физическую нагрузку. Женщине необходимо следить за своим циклом, не запускать гинекологические заболевания. Мужчине — избегать перегрева и переохлаждения, а также длительного воздержания.
У кого чаще бывают проблемы с фертильностью: у женщин или у мужчин?
На долю женского бесплодия в бездетных парах приходится около 40–50% случаев, соответственно, проблемы с фертильностью у мужчин и женщин встречаются практически с одинаковой частотой[21]. Во время исследований, которые проводились в последние годы, было обнаружено повсеместное ухудшение качества эякулята у мужчин за счет снижения концентрации сперматозоидов[22]. Все чаще бывает так, что у обоих супругов есть незначительные проблемы, которые в совокупности становятся критичными для зачатия.
К планированию беременности следует отнестись с повышенной ответственностью. При этом нужно уделять внимание здоровью и правильному эмоциональному настрою обоих партнеров: проблемы с зачатием могут быть обусловлены сбоями в работе не только женской, но и мужской половой системы.
* Регистрационный номер в ГРЛС суппозиториев «Простатилен» — ЛП-№(002487)-(РГ-RU)[23], «Простатилен ФОРТЕ» — ЛП-№(000937)-(РГ-RU)[24].
** Имеются противопоказания. Перед применением необходимо проконсультироваться со специалистом.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.