Онемение рук – это частичная или полная утрата чувствительности. Такое состояние периодически или регулярно бывает у многих взрослых людей и обычно сопровождается покалыванием, ощущением жжения и бегающих по коже «мурашек». Онемение верхних конечностей может быть безобидным состоянием или симптомом серьезного заболевания. Мы поговорили с нашими экспертами о причинах онемения рук, узнали о методах диагностики, лечения и профилактики.
Причины онемения рук
Причины этого состояния бывают физиологические и патологические. Физиологическая потеря чувствительности возникает при неудобном положении конечностей, например, во время сна. Из-за этого сдавливаются кровеносные сосуды и нервные окончания, рука затекает и с трудом двигается. Дискомфорт проходит через несколько минут сам по себе или после активных движений.
Причиной регулярного онемения рук могут быть неврологические, сердечно-сосудистые и аутоиммунные заболевания. Рассказываем, какие патологии чаще всего вызывают снижение чувствительности.
Периферическая нейропатия или полиневропатия
При этом состоянии нарушается работа периферических нервов, в том числе тех, которые «управляют» верхними конечностями1,2. Чаще всего нарушения развиваются на фоне сахарного диабета, алкоголизма, инфекционных и аутоиммунных заболеваний, приема некоторых медикаментов (например антибиотиков и препаратов для химиотерапии). При периферической нейропатии обычно ослабевают мышцы и теряют чувствительность обе руки1.
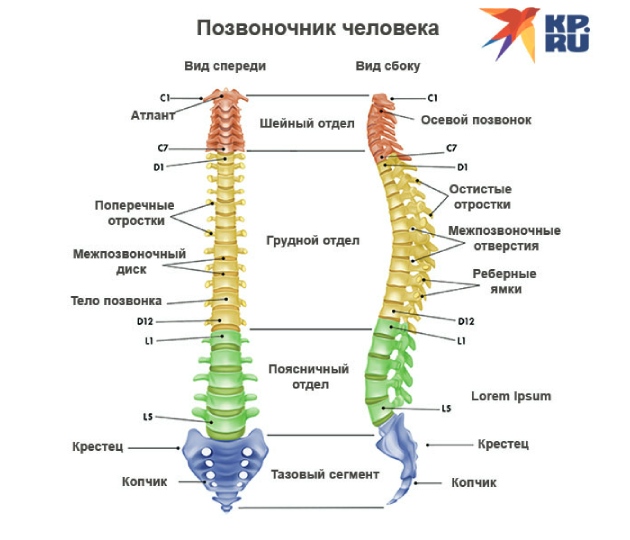
Корешковый синдром нижних шейных и верхних грудных позвонков
Корешковым синдромом называют сдавливание корешков. Это начальные участки нерва, которые находятся в шейном, грудном и пояснично-крестцовом отделе позвоночника. Корешки образуют спинномозговые нервы, которые как ветви расходятся к разным участкам тела и обеспечивают их регуляцию.
За подвижность и чувствительность рук отвечают корешки верхнего грудного и нижнего шейного отдела. Регуляция нарушается, если какой-то корешок сдавливается в результате травмы, из-за остеохондроза, межпозвоночной грыжи, спондилеза, опухолевого процесса. При этом может возникнуть онемение разных участков верхний конечностей: плеча, предплечья, кисти.
Туннельный синдром руки
Это состояние развивается при ущемлении нервов в «туннеле» – узком анатомическом пространстве нашего тела. Среди туннельных синдромов руки чаще всего встречается синдром карпального канала – от него страдают 3% женщин и 2 мужчин3. Его также называют запястным туннельным синдромом. Он возникает при сдавливании срединного нерва в области запястья3.
Туннельный запястный синдром развивается по нескольким причинам:
- в результате вывиха или перелома;
- из-за постоянного травмирования мышц, сухожилий и связок запястья во время монотонной работы, например, за компьютером, швейной машиной или на конвейере;
- при опухолях срединного нерва;
- из-за эндокринных и аутоиммунных заболеваний: сахарного диабета, ревматоидного артрита.
Запястный туннельный синдром сопровождается болью и потерей чувствительности всей руки или кисти3. Сначала симптомы появляются при выполнении каких-либо действий с помощью кисти, затем начинают беспокоить в любое другое время, в том числе ночью.

Болезнь Рейно
Болезнь или синдром Рейно – патология, при которой нарушается регуляция мелких артериальных сосудов, ответственных за кровоснабжение верхних конечностей4. Болезнь встречается у 3–5% населения, женщины заболевают в 5 раз чаще мужчин4. При синдроме Рейно регулярно возникает спазм периферических сосудов, который сопровождается потерей чувствительности и ощущением холода в кистях рук4. Если болезнь прогрессирует, кожа на руках становится бледной и приобретает синюшный оттенок.
Инсульт
Инсульт возникает при закупорке или разрыве сосуда в головном мозге и часто сопровождается онемением одной половины тела, т. е одновременно теряют чувствительность левая рука и левая нога либо правая рука и правая нога. Помимо этого, у человека нарушается зрение и речь, появляется головная боль, тошнота, рвота, непереносимость резких звуков5. Кровоизлияние в мозг может привести к инвалидности и летальному исходу, поэтому требует срочной медицинской помощи.
ВАЖНО
Существуют десятки заболеваний и состояний, при которых руки полностью или частично теряют чувствительность. Поэтому при постановке предварительного диагноза врачи ориентируются на симптомы онемения рук.
Онемение правой руки
Наблюдается при неврологических, сосудистых и эндокринных патологиях. При проблемах с позвоночником рука часто теряет чувствительность во время сна, даже если человек находится в удобной позе. При инсульте правая рука немеет, если произошло кровоизлияние в левом полушарии головного мозга.
Онемение левой руки
Возникает по тем же причинам, что и онемение правой руки. Иногда левая верхняя конечность немеет при инфаркте миокарда. В этом случае человек испытывает сильную боль в груди и нехватку воздуха.
Онемение пальцев
Онемение большого, указательного, среднего и безымянного пальца – частые симптомы запястного туннельного синдрома3. Помимо потери чувствительности пациенты жалуются на боль в пальцах, которая резко усиливается во время неврологических тестов, в частности, при постукивании неврологическим молоточком по запястью3.
Онемение кончиков пальцев – характерный признак 2 стадии болезни Рейно4. Обычно теряют чувствительность указательный и средний палец обеих кистей4.
Онемение кисти
Онемение кисти правой руки часто наблюдается при туннельном запястном синдроме, который спровоцировали однообразные физические нагрузки, в частности, работа за компьютером.
Онемение локтя
Может возникать при неврите – воспалении локтевого нерва. При этом заболевании нарушается подвижность предплечья и кисти, снижается чувствительность мизинца и безымянного пальца.
Онемение плеча
Наружная сторона плеча часто немеет при корешковом синдроме. При этом состоянии помимо снижения чувствительности наблюдается боль в плече и шее.
Лечение при онемении рук
Лечение при онемении рук подбирает врач в зависимости от заболевания или состояния, которое вызвало потерю чувствительности. Поэтому при любых симптомах онемения рук нужно обратиться к врачу общей практики или неврологу. Он назначит необходимые исследования, подберет терапевтическую схему или направит к узкому специалисту: ревматологу, нейрохирургу или эндокринологу.
Диагностика
Сначала врач осматривает пациента и выслушивает его жалобы. Предварительный диагноз можно поставить по результатам осмотра и симптомам онемения рук. Во время осмотра часто используют неврологические тесты: постукивание молоточком, сдавливание разных участков руки. С их помощью определяют чувствительность рефлексов и силу мышц.
После осмотра врач может назначить следующие виды исследований:
- рентгенографию;
- электронейромиографию;
- УЗДГ сосудов;
- ангиографию;
- КТ;
- МРТ;
- лабораторные исследования крови и мочи.
Диагностическая программа для каждого пациента будет разной. Иногда могут понадобиться специальные исследования, например, при подозрении на онкологию или аутоиммунное заболевание.
Современные методы лечения
Специфического лечения при онемении рук не существует, терапевтическую схему подбирают с учетом причины и стадии заболевания. Цель лечения при онемении рук – уменьшить воздействие повреждающего фактора, остановить прогрессирование болезни и купировать ее последствия.
Пациентам могут назначить препараты из следующих групп:
- нестероидные противовоспалительные средства, анальгетики и глюкокортикостероидные гормоны – для купирования боли и воспаления;
- миорелаксанты, чтобы снизить тонус мышц;
- хондропротекторы, которые восстанавливают ткани суставов;
- средства для улучшения периферического кровообращения;
- витамины группы В;
- антиагреганты и антикоагулянты, которые снижают вязкость крови и препятствуют образованию тромбов
Хорошие результаты дает массаж, мануальная терапия и лечебная гимнастика. Важную роль в лечении онемения рук играют физиотерапевтические методы: УВЧ, грязелечение, водолечение. Адекватная терапия позволяет восстановить чувствительность рук, устранить боль, жжение и другие неприятные симптомы.
Профилактика онемения рук в домашних условиях
Для профилактики онемения рук взрослые люди должны следить за положением тела во время работы, отдыха и занятий спортом. Не рекомендуется долго сидеть и лежать в неудобной позе, держать руки над головой, носить слишком тяжелые рюкзаки и сумки. Хотя бы раз в год нужно проходить профилактический осмотр и обращаться к врачу, если руки стали регулярно терять чувствительность.
Популярные вопросы и ответы
Онемение рук – очень распространенная проблема, которая вызывает много вопросов. На самые частые из них отвечают наши эксперты. Специалисты рассказывают, когда обращаться за медицинской помощью и поможет ли при таком состоянии народная медицина.
Когда обращаться к врачу при онемении рук?
Как быстро снять онемение рук?
Можно ли избавиться от онемения рук народными средствами?
Источники
- Консенсус по ведению больных с диабетической полинейропатией. РОО «Амбулаторный врач». Москва, 2017
- Полиневропатия: как поставить диагноз? Л. Т. Ахмеджанова. Первый Московский государственный медицинский университет им. Сеченова
- Туннельные синдромы руки. http://do.sechenov.ru/file.php/1617/Tunnelnye_sindromy_ruki.pdf
- Болезнь Рейно: современные методы лечения. С. Н. Шнитко. Лекция с международного медицинского форума в г. Даугавпилс, 2018. rep.bsmu.by
- Первые признаки инсульта. https://zdrav.khv.gov.ru/node/3884
.



